Սքրինինգային ծրագրեր
-
Ի՞նչ է «քաղցկեղի սքրինինգը»
Որևէ աղցկեղի սքրինինգը նախատեսում է այդ քաղցկեղի ախտանշաններ չունեցող (ասիմպտոմատիկ), սակայն տվյալ քաղցկեղի ռիսկի տարիքային խմբին պատկանող մարդկանց հետազոտություն։ Որևէ քաղցկեղի սքրինինգի նպատակն է հիվանդությունը բացահայտել զարգացման վաղ փուլերում, ինչի շնորհիվ նվազում է այդ քաղցկեղով պայմանավորված մահացության մակարդակը, ինչպես նաև գնահատել տվյալ քաղցկեղի առաջացման ռիսկը, եթե բացակայում են հիվանդության ախտանշանները։ Սքրինինգի շնորհիվ քաղցկեղը կարելի է բացահայտել վաղ փուլում, արդյունքում՝ հիվանդության բուժման բարձր հավանականություն։ Արդյունավետ կազմակերպված սքրինինգային ծրագրերը պահանջում են բավականաչափ ռեսուրսներ սքրինինգի համար, ինչպես նաև ոչ նորմալ գոյացությունների ախտորոշիչ աշխատանքներ, որոնց հաջորդում է ախտորոշված հիվանդության ժամանակին, հասանելի և արդյունավետ բուժումն ու վարումը:
Քաղցկեղի սքրինինգի իրականացման միջազգայնորեն ընդունված մեթոդներն են՝ ժողովրդագրական/ կազմակերպված (սահմանված թիրախային բնակչությամբ) և օպորտունիստական (ըստ առաջացած առիթի)։
Ժողովրդագրական սքրինինգային ծրագիր
Կազմակերպված սքրինինգային ծրագրերը բնութագրվում են հետևյալ հատկանիշներով՝ հստակ սահմանված թիրախային բնակչությանը կենտրոնացված հաստատության կողմից ուղարկվող հրավերներ, սքրինինգային հետազոտության համակարգված կանչեր և լրացուցիչ հետազոտություններ անցնելու կանչեր, սքրինինգային և լրացուցիչ հետազոտությունների արդյունքների տրամադրում, բուժման և հետագա խնամքի ապահովում, որակի կենտրոնացված ապահովում, ինչպես նաև սքրինինգային ծրագրի մշտադիտարկումն ու գնահատումն ապահովելու համար ծրագրային շտեմարան, որը փոխկապակցված է այլ տեղեկատվական համակարգերի հետ, օրինակ՝ քաղցկեղի հիվանդացույթան և մահվան դեպքերի հաշվառման համակարգեր։ Կազմակերպված սքրինինգային ծրագրի քաղաքականությունը սահմանում է առնվազն սքրինինգի գործելակարգը, հետազոտությունը կրկնելու հաճախականությունը և սքրինինգի մասնակցության որոշիչ պայմանները։ Հարկավոր է ապահովել նաև արդյունավետ հաղորդակցում՝ հնարավորություն տալով մարդկանց սքրինինգին մասնակցելու վերաբերյալ կայացնել իրազեկված որոշում։ Բացի այդ, կազմակերպված ծրագրում ընգրկվում է վարչական կառույց, որը պատասխանատու է ծառայությունների մատուցման համար, ներառյալ հայտնաբերված գոյացությունների հետագա վարում, որակի ապահովում ու գնահատում:
Օպորտունիստական սքրինինգային ծրագիր
Օպորտունիստական սքրինինգային ծրագրերը հարմարեցված չեն նախապես սահմանված թիրախային բնակչությանը և սքրինինգային հետազոտություններ են տրամադրում ըստ պահանջի կամ պարբերական առողջապահական զննումների ժամանակ: Ի տարբերություն կազմակերպված սքրինինգի՝ այս ծրագրերը դժվար են ենթարկվում որակի ապահովման, որի պատճառը, ի թիվս այլ բաների, վարչական և կազմակերպչական ենթակառուցվածքների պակասն է։ Օպորտունիստական ծրագիր իրականացնողներն ապավինում են առողջապահության ոլորտի անհատ մասնագետների նախաձեռնողականությանը, որոնք սքրինինգի հնարավորություն կառաջարկեն կամ կխրախուսեն մասնակցությունը սքրինինգային ծրագրում կամ որևէ այլ միջոցառման կոնտեքստում կօգտվեն ընձեռված առիթից (այսպես կոչված «վայրի սքրինինգ»):
Ներկայումս Հայաստանում ընթացող քաղցկեղի սքրինինգային ծրագրեր
Արգանդի վզիկի քաղցկեղի (ԱՎՔ) սքրինինգային ծրագիր
ԱՎՔ-ն միակ քաղցկեղային հիվանդությունն է, որը կարելի է կանխարգելել և բուժել: Այն զարգանում է մոտավորապես 10-20 տարվա ընթացքում: Եթե ունենք այս հիվանդությունից մահվան դեպքեր, ապա դա ՀՀ առողջապահական համակարգի բացթողումն է, ինչպես նաև հայ կնոջ անտարբեր վերաբերմունքը սեփական առողջության հանդեպ: Հայ կանայք, իրենց վրա վերցնելով ընտանիքի ողջ հոգսը, սովորաբար մոռանում են իրենց առողջության մասին և բժշկի են դիմում, երբ միջամտությունը շատ ուշ կարող է լինել։ 2015թ-ից Հայաստանում գործում է ԱՎՔ-ի ժողովրդագրական սքրինինգ ՊԱՊ քսուքի միջոցով։ Անվճար հետազոտությունն անցնելու համար կարող եք դիմել Ձեր տեղամասային պոլիկլինիկա։
Արգանդի վզիկի քաղցկեղի սքրինինգի գործելակարգ 2.5ՄԲ (pdf)
Կրծքագեղձի քաղցկեղի սքրինինգի պիլոտային ծրագիր
Մրցակցային գործընթացի արդյուքնում ՀԵՆԱՐԱՆ հիմնադրամը 2019թ․ նոյեմբերին ստորագրեց պետական ֆինանսավորմամբ իր առաջին պայմանագիրը, որի շրջանակում մշակել է ուղեցույց և գործելակարգ առողջության առաջնային պահպանման (ԱԱՊ) օղակի մասնագետների՝ ընտանեկան բժիշկների և տեղամասային թերապևտների համար` ՀՀ Լոռու, Տավուշի և Սյունիքի մարզերում կրծքագեղձի քաղցկեղի վաղ հայտնաբերման և կրծքագեղձի քաղցկեղի սքրինինգի պիլոտային ծրագիր իրականացնելու նպատակով։
Կրծքագեղձի քաղցկեղի սքրինինգի գործելակարգ 4.3ՄԲ (pdf)
Կրծքագեղձի ինքնազննման թերթիկ 2.6ՄԲ (pdf)
Քաղցկեղի վերահսկումը Հայաստանում
-
Հայաստանի Հանրապետության առողջապահության նախարարի 2019թ․ հուլիսի 22-ի Nօ.1984-Ա հրամանով ստեղծվել է «Չարորակ նորագոյացությունների բուժման արդյունավետության բարձրացման և կառավարման համակարգող Խորհուրդ», ինչպես նաև հաստատվել է Խորհրդի կազմն ու աշխատակարգը։ Խորհրդի 18 անդամների կազմում ընդգրկված է նաև «ՀԵՆԱՐԱՆ» բարեգործական հիմնադրամը, որը, լինելով միակ ՀԿ-ն Խորհրդի կազմում, ներկայացնում է քաղցկեղով պացիենտների խնդիրները՝ որպես այս խոցելի խմբի շահերի և իրավունքների պաշտպանության կազմակերպություն Հայաստանում։
2019թ․ հուլիսին ստեղծվելուց հետո Խորհուրդը մշակել է «Չարորակ նորագոյացությունների դեմ պայքարի ռազմավարություն 2019-2023թթ․» փաստաթղթի նախագիծը և դրա հիմնավորումը։
Պալիատիվ (ցավամոքիչ) խնամք
-
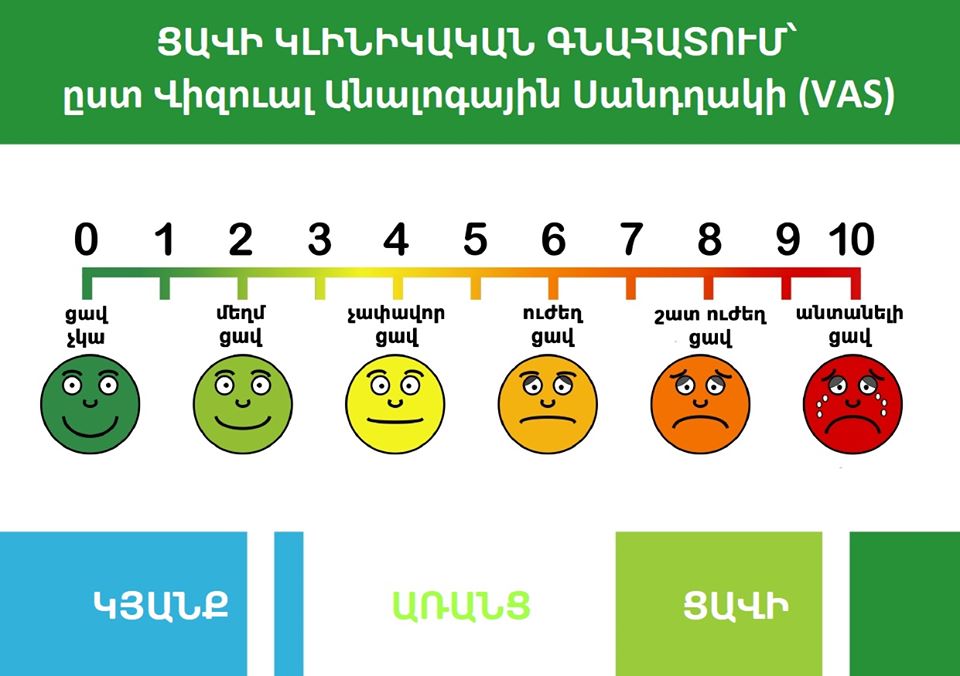
Արդյունավետ ցավազրկումը հասանելի է, եթե նշանակվում են համապատասխան ցավազրկող դեղեր՝ համապատասխան չափի ու քանակի։ Թեև խնդիրները շատ են, հատկապես՝ մարզերում և գյուղական բնակավայրերում, այնուամենայնիվ, մենք միասին կարող ենք բարելավել պալիատիվ բուժօգնության հասանելիությունը Հայաստանում, երբ պացիենտները պահանջատեր են իրենց իրավունքներին։
Ցավոք, խնդիրների մեծ մասը շարունակում է մնալ ուժեղ ցավազրկողների անհապատասխան տեսակի, չափի, քանակի նշանակման կամ տրամադրման տիրույթում։ Բժիշկները խուսափում են ցավամոքման նպատակով նշանակել օփիոիդներ։ Պացիենտները կամ նրանց հարազատներն առավել հաճախ նշում են, որ բժիշկները չեն նշանակում մորֆին կամ այլ ուժեղ ցավազրկողներ՝ պատճառաբանելով, թե «Սրտի կանգ կառաջանա», «Ուզում եք, որ մեզ դատի՞ տան», «Մեզ չեն թողնում, դա վերջին տարբերակն է» և այլ նմանատիպ արտահայտություններով։
Բժիշկներին հորդորում ենք խստագույնս հետևել ՀՀ ԱՆ հրամաններով հաստատված թմրամիջոցների և հոգեմետ նյութերի օգտագործման կարգին և կլինիկական ուղեցույցներին, առաջնորդվել բացառապես իրավական ակտերով, ձերբազատվել կարծրատիպերից։
Հայաստանումպալիատիվ խնամքի տրամադրման իրավական նորմերի և կլինիկական փորձի շրջանակը ներառում է՝
ՀՀ կառավարության 30 մայիսի 2019թ․ Nօ․642-Ն որոշմամբ հաստատված` բնակչության սոցիալական կամ հատուկ խմբերի ցանկում ընդգրկված շահառուներին պալիատիվ բուժօգնության շրջանակներում դեղերը հատկացվում են դրանց արժեքի լրիվ կամ մասնակի փոխհատուցմամբ:1. Պալիատիվ բուժօգնության տրամադրման չափորոշիչ (ՀՀ Առողջապահության նախարարի 18 հոկտեմբերի 2017թ. No.45-Ն )
2. Ցավային համախտանիշի կառավարման նպատակով թմրամիջոցների և հոգեմետ դեղերի նշանակման կլինիկական ուղեցույց (ՀՀ Առողջապահության նախարարի 11 դեկտեմբերի 2014թ. No.2910-Ա)
3. Պացիենտի ցավի գնահատման և կառավարման ուղեցույց (ՀՀ Առողջապահության նախարարի 22 մարտի 2018թ. No.751-Ա)
4. Բժշկի և բուժքրոջ գործունեության կազմակերպման ուցեցույց (ՀՀ Առողջապահության նախարարի 11 դեկտեմբերի 2014թ. No.2911-Ա) և այլն։
Պալիատիվ խնամքն իրականացվում է արտահիվանդանոցային կամ հիվանդանոցային պալիատիվ բուժօգնության լիցենզիայի առկայության դեպքում: Պալիատիվ բուժօգնությունը պացիենտներին տրամադրվում է ինչպես պետության կողմից երաշխավորված անվճար բուժօգնության շրջանակներում, այնպես էլ վճարովի հիմունքներով կամ այլ աղբյուրներից:

Պալիատիվ խնամքը տրամադրվում է բազմամասնագիտական թիմի կողմից, որն ընդգրկում է բժիշկ, բուժքույր, հոգեբան, սոցիալական աշխատող, կամավորներ և այլ մասնագետներ՝ ըստ անհրաժեշտության։ Պացիենտները, նրանց ընտանիքները և համայնքը նույնպես կարող են ընդգրկվել այդ թիմի աշխատանքներում:
Պալիատիվ բուժօգնությունը տրամադրվում է յուրաքանչյուր անձի, ով ունի կյանքին սպառնացող կամ կյանքը սահմանափակող հիվանդություն՝ բարելավելու պացինենտերի կյանքի որակը։ Պալիատիվ բուժօգնության նպատակն է մեղմել պացիենտի ցավը և հիվանդության հետ կապված ֆիզիկական, սոցիալական, հոգեբանական, հոգևոր և այլ խնդիրները` դրանք վաղ հայտնաբերելու, գնահատելու և անհրաժեշտ միջամտություններ իրականացնելու միջոցով:
ՀՀ Առողջապահության նախարարի 15 օգոստոսի 2018թ․ Nօ․17-Ն հրամանի համաձայն, պալիատիվ բուժօգնությունը ցուցաբերվում է անբուժելի հիվանդություններ և վիճակներ ունեցող պացիենտներին, որոնք բաժանվում են հետևյալ հիմնական խմբերի՝ չարորակ նորագոյացություններով, քրոնիկ հիվանդություններով անբուժելիության փուլում գտնվող, հետվնասվածքային ծանր, անդառնալի հետևանքներով պացիենտներ, ՄԻԱՎ/ՁԻԱՀ-ով, բազմադեղակայուն տուբերկուլոզով, մանկական տարիքին բնորոշ բնածին և ժառանգական հիվանդություններով, զարգացման ծանր խանգարումներով պացիենտներ և այլն։ Պալիատիվ բուժօգնության շրջանակներում թմրամիջոցների և հոգեմետ (հոգեներգործուն) նյութերի նշանակումն իրականացվում է ցավային համախտանիշի կառավարման նպատակով, ինչպես նաև՝ ծանր հևոցի դեպքում, կլինիկական ուղեցույցի համաձայն: Դրանք կարող են նշանակվել նաև համապատասխան բժշկական ցուցումների առկայության դեպքում: Պալիատիվ բուժօգնություն տրամադրող հաստատությունների ցանկը տե՛ս այստեղ «Պալիատիվ բժշկական օգնություն և սպասարկում» վերնագրի ներքո։
Պալիատիվ բուժօգնության իրականացման ձևերն են`1. արտահիվանդանոցային
2. շարժական (մոբիլ)
3. հիվանդանոցային (ստացիոնար)
4. հոսպիսում:
Արտահիվանդանոցային պալիատիվ բուժօգնությունն իրականացվում է Հայաստանի Հանրապետության ԱԱՊ-ներում (օր․՝ պոլիկլինիկա)` պալիատիվ խնամքի կաբինետների բազմամասնագիտական թիմի կողմից (շուրջօրյա բժշկական հսկողություն բուժում չնախատեսող դեպքերում, այդ թվում՝ տնային կանչերի միջոցով)։
Շարժական (մոբիլ) պալիատիվ բուժօգնությունն իրականացվում է համապատասխան բազմամասնագիտական շարժական թիմի կողմից այն պացիենտի նկատմամբ, որն անկարող է ինքնուրույն տեղափոխվել, կամ տեղափոխությունը կապված է դժվարությունների հետ, կամ իր ցանկությամբ:
Հիվանդանոցային (ստացիոնար) պալիատիվ բուժօգնությունն իրականացվում է բազմամասնագիտական թիմի միջոցով հիվանդանոցային հաստատություններում` պալիատիվ բուժօգնության բաժանմունքի կամ մահճակալների կամ ծառայության առկայության պայմաններում։
Հոսպիսում պալիատիվ բուժօգնությունն իրականացվում է բազմամասնագիտական թիմի կողմից հիվանդությունների զարգացման վերջին փուլում գտնվող այն պացիենտներին, որոնց համար անհրաժեշտ է ստացիոնար պայմաններում հարատև խնամքի իրականացում:
Պալիատիվ խնամքն իրականացվում է շաբաթական 7 օր, 24 ժամ սկզբունքով: Պոլիկլինիկաներում պալիատիվ բուժօգնության ծառայությունները մատուցվում են տվյալ հաստատության աշխատանքային ժամերի ընթացքում, այդ թվում նաև տնային կանչերի միջոցով։
Պալիատիվ բուժօգնության սկզբունքներն են`1. հաստատել կյանքը՝ ընդունելով մահը որպես բնական երևույթ,
2. իրականացնել ցավի և այլ ծանր ախտանիշների վերահսկում,
3. ոչ արագացնել, ոչ էլ հետաձգել մահը,
4. պացիենտին տրամադրվող բուժօգնության մեջ ըստ անհրաժեշտության ընդգրկել հոգեբանական, սոցիալական և հոգևոր բնագավառները և այլն։
Պալիատիվ բուժօգնություն տրամադրող բազմամասնագիտական թիմի մասնագետների գործունեության սկզբունքներն են`
1. հարգել պացիենտի և նրա ընտանիքի արժանապատվությունը,
2. իրենց իրավասության շրջանակներում արձագանքել և հարգալից վերաբերմունք ցուցաբերել պացիենտի և նրա ընտանիքի անդամների նկատմամբ,
3. հարգել պացիենտի ընտրությունը համապատասխան միջամտության իրականացման հարցում, իսկ միջամտությունը իրականացնել իրազեկված համաձայնության դեպքում, և այլն,
4. գնահատել և ըստ անհրաժեշտության ուղղորդել հոգեբանական, սոցիալական և հոգևոր աջակցություն ստանալու հարցում,
5. ըստ անհրաժեշտության ապահովել պալիատիվ բուժօգնության շարունակականությունը,
6. հարգել պացիենտի կամ նրա օրինական ներկայացուցչի՝ բուժումից հրաժարվելու իրավունքը:
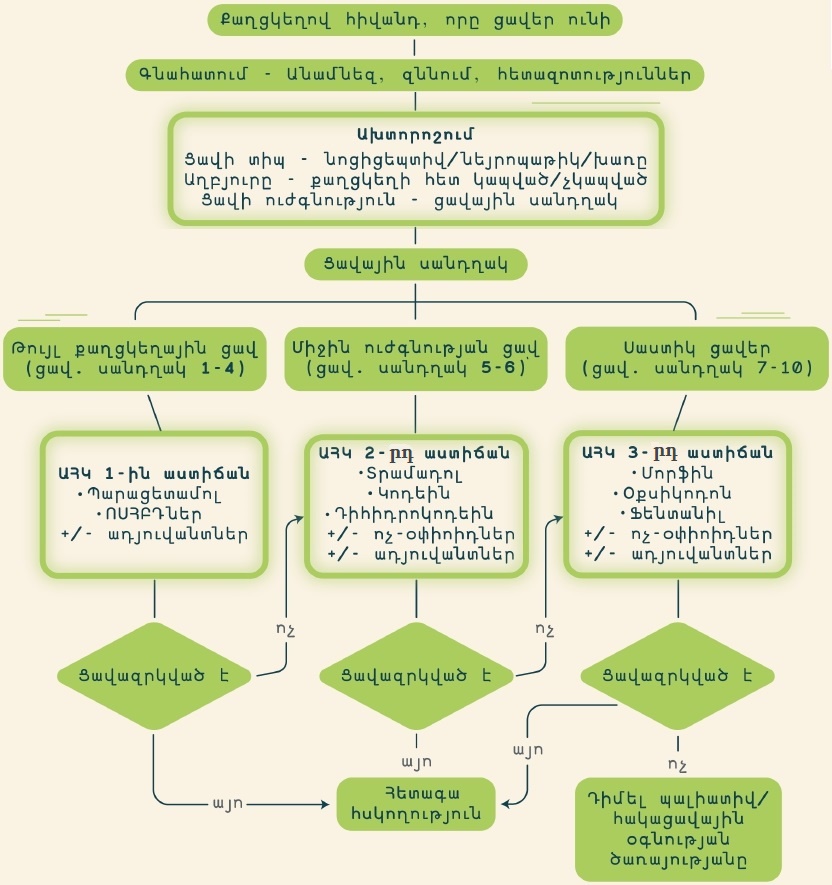
Թմրաբեր (օփիոիդ) ցավազրկողներից ուժեղ այլ դասի ցավազրկող գոյություն չունի արդյունավետ միջին և ուժեղ քրոնիկական ցավի բուժման համար: Հետևաբար, ուժեղ թմրաբեր (օփիոիդ) ցավազրկող դեղամիջոցներն անհրաժեշտ տարր են ցավի բուժման մեջ: Դժբախտաբար, օփիոիդների օգտագործման վերաբերյալ գիտելիքների պակասը և հարակից վախը հաճախ խոչընդոտում են երեխաների, ինչպես նաև մեծահասակների մոտ ցավերի արդյունավետ բուժմանը: Ապացուցված է ուժեղ օփիոիդների արդյունավետությունը ցավի բուժման մեջ. մեծահասակների քրոնիկ, ոչ քաղցկեղի ցավերի բուժման ընթացքում ստացված անուղղակի տվյալները և նկատառումները ԱՀԿ հիմնական դեղերի ցանկում մորֆինի ընդգրկումը հիմնավորում են դրա օգտագործումը միջին և ուժեղ ցավ ունեցող մեծահասակների և երեխաների մոտ:
ՀՀ Առողջապահության նախարարի 15 օգոստոսի 2018թ․ Nօ․17-Ն հրամանի համաձայն, պացիենտներին թմրամիջոցներով բուժման ընթացքում թմրամիջոցների տրամադրման հաճախականությունը որոշում է բուժող բժիշկը: Իրենց մշտական բնակության վայրից երկարատև բացակայության դեպքում բուժման շարունակական ընթացքն ապահովելու նպատակով բուժող բժիշկը կարող է տրամադրել թմրամիջոցներ պարունակող դեղեր բացակայության ողջ ընթացքի համար:
Պացիենտներին կամ նրանց լիազորված անձանց թմրամիջոցներ և հոգեմետ (հոգեներգործուն) նյութեր դեղատնից բաց են թողնվում միայն անձը հաստատող փաստաթղթի առկայության դեպքում` դեղատոմսային ձևաթղթում կատարելով նշումներ` այն ստացող անձի անձնագրային տվյալների, իսկ լիազորագրի առկայության դեպքում` լիազորված անձի անձնագրային տվյալների մասին: Պացիենտներին կամ նրանց լիազորված անձանց այդ դեղերը դեղատնից բաց են թողնվում, եթե ներկայացվում է.
1. անձը հաստատող փաստաթուղթ,
2. լիազորագիր` ստորագրված պացիենտի և բուժող բժիշկի կողմից և կնքված այն բուժհաստատության տնօրենի կողմից, որը ցուցաբերում է տվյալ բուժօգնությունը,
3. տվյալ դեղի ստացման համար անհրաժեշտ դեղատոմս:
Լիազորագիրը տրվում է երկու օրինակից, հաստատվում արտահիվանդանոցային ձևով բուժօգնություն իրականացնող հաստատության (օր․՝ պոլիկլինիկա) ղեկավարի կողմից: Լիազորագրի մի օրինակը փակցվում է պացիենտի ամբուլատոր քարտին, իսկ մյուս օրինակը մնում է դեղատանը: Թմրամիջոցներ և հոգեմետ (հոգեներգործուն) նյութեր պարունակող դեղերի դեղատոմսերի դարձերեսի վրա դեղատան աշխատողի կողմից պարտադիր լրացվում են բաց թողնման ամիսը, ամսաթիվը, տարեթիվը, ստացվող դեղի (դեղերի) փաստացի քանակը (տառերով), ստացողի անձնագրի տվյալները և ստացողի ստորագրությունը:
Արտահիվանդանոցային ձևով բուժօգնություն իրականացնող հաստատությունում (օր․՝ պոլիկլինիկա) թմրամիջոցների և հոգեմետ (հոգեներգործուն) նյութերի նշանակումները ձևակերպվում են ամբուլատոր բժշկական քարտում բուժող բժշկի գրառումով, նրանց քանակը նշելով տառերով: Ջնջումներ չի թույլատրվում: Սխալի դեպքում ուղղումը կատարվում է բուժող բժշկի կողմից գրելով՝ «ուղղումն իմ կողմից է» և ստորագրվում է, այնուհետև ստորագրվում ու կնքվում է բուժհաստատության ղեկավարի կամ նրա տեղակալի կողմից:
Արտահիվանդանոցային ձևով բուժօգնություն իրականացնող հաստատության (օր․՝ պոլիկլինիկա) բժիշկն առնվազն երկու շաբաթը մեկ անգամ պետք է իրականացնի թմրամիջոցներ ստացող պացիենտների դիտարկում: Այն դեպքում, երբ պացիենտները գամված են անկողնուն, արտահիվանդանոցային ձևով բուժօգնություն իրականացնող հաստատության բժշկի կողմից դիտարկումը իրականացվում է տանը:
Պացիենտի հարազատների կողմից թմրամիջոցներ և հոգեմետ (հոգեներգործուն) չօգտագործված նյութեր վերադարձնելու դեպքում` անհրաժեշտ է ներկայացնել պացիենտի մահը հաստատող վկայականի պատճենը, որտեղ նշված է մահվան վրա հասնելու ժամանակը (օրը, ժամը, պատճառը):
Արտահիվանդանոցային պայմաններում թմրամիջոցներ և հոգեմետ (հոգեներգործուն) նյութեր ստացող պացիենտների հոսպիտալացման դեպքում դադարեցվում է դրանց դուրս գրումն այդ բուժհաստատությունների կողմից: Դրանք տրամադրվում են հիվանդանոցային հաստատության կողմից, բացառությամբ թմրամիջոցներից կախվածություն ունեցող պացիենտների, որոնք ստանում են թմրամիջոցներով բուժում:
Օգտագործումից հետո դատարկ մնացած դեղերի փաթեթները (բոլոր դեղաձևերի համար) ենթակա չենվերադարձման:
Չօգտագործված թմրամիջոցները և հոգեմետ (հոգեներգործուն) նյութերը, պացիենտի կամ նրա հարազատների կողմից վերադարձնելու դեպքում դրանք հանձնվում են արտահիվանդանոցային ձևով բուժօգնություն իրականացնող հաստատության (օր․՝ պոլիկլինիկա) ղեկավարին կամ նրա տեղակալին: Չօգտագործված դեղերի ընդունման և անվանաքանակական հաշվառման համար վարվում է մատյան: Մատյանի էջերը պետք է լինեն համարակալված, կարված և վավերացված բուժհաստատության տնօրենի կամ ԱՁ ստորագրությամբ ու կնիքով (առկայության դեպքում):
«Կյանք առանց ցավի» ծրագրի նպատակն է բարելավել պալիատիվ խնամքի և արդյունավետ ցավազրկման հասանելիությունը Հայաստանում։ Քրոնիկ կամ քաղցկեղով պայմանավորված ցավերի դեպքում կարող եք դիմել Ձեր տեղամասային պոլիկլինիկա և ստանալ արդյունավետ ցավազրկողներ։ Ոչ պատշաճ բուժօգնության տրամադրման, ցավամոքման նպատակով օփիոիդների չնշանակման դեպքում կարող եք գրել «Կյանք առանց ցավի» ծրագրի Ֆեյսբուքյան էջին կամ զանգահարել ԹԵԺ ԳԻԾ 094-422-922 հեռախոսահամարով։

Միասին քաղցկեղի դեմ
-
Քաղցկեղ ախտորոշման հետ հաշտվելը դժվար է, և բազմաթիվ հիվանդների ու նրանց ընտանիքների համար սա դառնում է լրջագույն խնդիր:
ՀԵՆԱՐԱՆ հիմնադրամը կարող է օգնել Ձեզ ավելի լավ հասկանալ ուռուցքի հետ կապված հարցերը, բուժման տարբերակներն ու աջակցության միջոցները, ինչպես նաև «աջակցման խմբի» միջոցով կազմակերպել օգտակար շփում նմանատիպ այլ հիվանդների, այդ թվում նաև ապաքինվածների հետ։ Այստեղ Ձեզ կօգնեն հասկանալ ինչպես կողմնորոշվել առողջապահության համակարգում, կներկայացնեն Ձեր իրավունքները և կտրամադրեն համապատասխան խորհրդատուների, տնային խնամքի ծառայություն մատուցող կենտրոնների և այլ ծառայությունների կոնտակտային տվյալներ:
Որևէ մարդ կամ ընտանիք չպետք է մենակ մնա քաղցկեղի դեմ իր պայքարում: Հայաստանում գործում են մի շարք ոչ պետական կազմակերպություններ, որոնք տարբեր կերպ կարող են աջակցել Ձեզ և Ձեր ընտանիքին:
-

Cancer.am տեղեկատվական հարթակ
Հետևել ֆեյսբուքում
Կայք -

Հոգեուռուցքաբանության հայկական ասոցիացիա
Հետևել ֆեյսբուքում
Կայք -

"Առողջության կամուրջ Արմենիա" բարեգործական հիմնադրամ
Հետևել ֆեյսբուքում
Կայք -

"Ֆոնդ 100" բարեգործական հիմնադրամ
Հետևել ֆեյսբուքում
Կայք -

"Մենք ենք" բարեգործական հիմնադրամ
Հետևել ֆեյսբուքում -

"Սիթի օֆ սմայլ" բարեգործական հիմնադրամ
Հետևել ֆեյսբուքում
Կայք -

"ՕԳՆԵՄ" հիմնադրամ
Հետևել ֆեյսբուքում
Կայք -

"Եվրոպա Դոննա Արմենիա" ՀԿ
Հետևել ֆեյսբուքում -

"Անի Հայկունի քաղցկեղի բուժման աջակցման" հիմնադրամ
Հետևել ֆեյսբուքում
Կայք -

"Ձեռք ձեռքի" առողջության պահպանման հայկական ընկերակցություն ՀԿ (Իջևան, Տավուշ)
Հետևել ֆեյսբուքում -

"Իրավունքի զարգացման կենտրոն" ՀԿ
Հետևել ֆեյսբուքում -

"Կյանք առանց ցավի" պալիատիվ խնամքի հասանելիության շարժում
Հետևել ֆեյսբուքում
ՀՕՊՑ Հռչակագիր
-
2019թ․ հոկտեմբերի 11-12-ին Երևանում կայացավ Արևելյան Եվրոպայի և Կենտրոնական Ասիայի կրծքագեղձի և արգանդի վզիկի քաղցկեղի իրավապաշտպանության 9-րդ WE CAN տարածաշրջանային համաժողովը:

Միջազգային համաժողովին մասնակցել է 30 պաշտպան Հայաստանից և ևս 25 պաշտպան տարածաշրջանից՝ Արևելյան Եվրոպայի և Կենտրոնական Ասիայի 12 երկրներից։ Համաժողովի կարևորությունը ողջունել են ԱՄՆ դեսպան Լին Թրեյսին և ՀՀ Առողջապահության փոխնախարար Անահիտ Ավանեսյանը։ Երկօրյա չափազանց հագեցած ծրագրի շնորհիվ մասնակիցներն էլ ավելի հարստացրեցին իրենց գիտելիքների պաշարը, նոր ծանոթություններ ձեռք բերեցին ու գործընկերական կապեր ձևավորեցին։
Համաժողովի նախաձեռնողն էր Կանանց հզորացմամբ քաղցկեղի իրավապաշտպանության ցանցը (WE CAN – Women’s Empowerment Cancer Advocacy Network, www.womenscanceradvocacy.net)։ Հայաստանում համաժողովի պաշտոնական ընդունող կողմն էր ՀԵՆԱՐԱՆ բարեգործական հիմնադրամը, իսկ բոլորին մեծ սիրով ու ջերմությամբ հյուրընկալել էր Հայ-ամերիկյան առողջության կենտրոնը։
Համաժողովի արդյունքում ձևավորվեց Հայաստանի օնկոպացիենտների պաշտպանության ցանցը (ՀՕՊՑ), որի անդամները՝ օնկոպացիենտների շահերի պաշտպանները (քաղաքացիական հասարակության կառույցներ, անհատներ, օնկոպացիենտներ, քաղցկեղ հաղթահարած անձինք) մտադրվեցին ուժերը միավորել հանուն Հայաստանում քաղցկեղի կանխարգելման ու օնկոպացիենտների անհատական աջակցության, քաղցկեղի բուժման ու խնամքի հասանելիության, առողջապահական ու սոցիալական իրավունքների իրացման ու պաշտպանության:

Համաժողովի շրջանակներում ձևավորված Հայաստանի օնկոպացիենտների պաշտպանության ցանցը հեղինակեց ՀՌՉԱԿԱԳԻՐ, որով առանձին գործողությունների և միջոցառումների կոչ արվեց ՀՀ կառավարությանը, ՀՀ Առողջապահության նախարարությանը, ՀՀ Ազգային ժողովին, Երևանի պետական բժշկական համալսարանին, պետական և ոչ պետական շահագրգիռ կազմակերպություններին։ ՀՌՉԱԿԱԳԻՐԸ մեծ արձագանք ստացավ քաղաքացիական հասարակության և պետական կառույցների շրջանում, ընդ որում հրապարակումից որոշ ժամանակ անց որոշ խնդիրների ուղղությամբ պատկան մարմիններն առանձին միջոցառումներ ձեռնարկեցին, ինչը շարունակական բնույթ կունենա։

